Атопический дерматит — хроническое воспалительное кожное заболевание, сопровождающее неприятным зудом. Болезнь в подавляющем большинстве случаев появляется в раннем детстве, со временем симптомы могут проходить и рецидивировать в более позднем возрасте. Поэтому лечение атопического дерматита должно быть комплексным и включать в себе профилактические меры.
Заболевание чаще всего развивается у пациентов с наследованной предрасположенностью и нередко сочетается с другими аллергическими патологиями: бронхиальной астмой, пищевой аллергией, аллергоринитом.
В последние годы распространенность патологии существенно возросла. Установлено, что если оба родители имели данную болезнь, то дерматит возникает у 80% детей и 55%, если болен один из них.
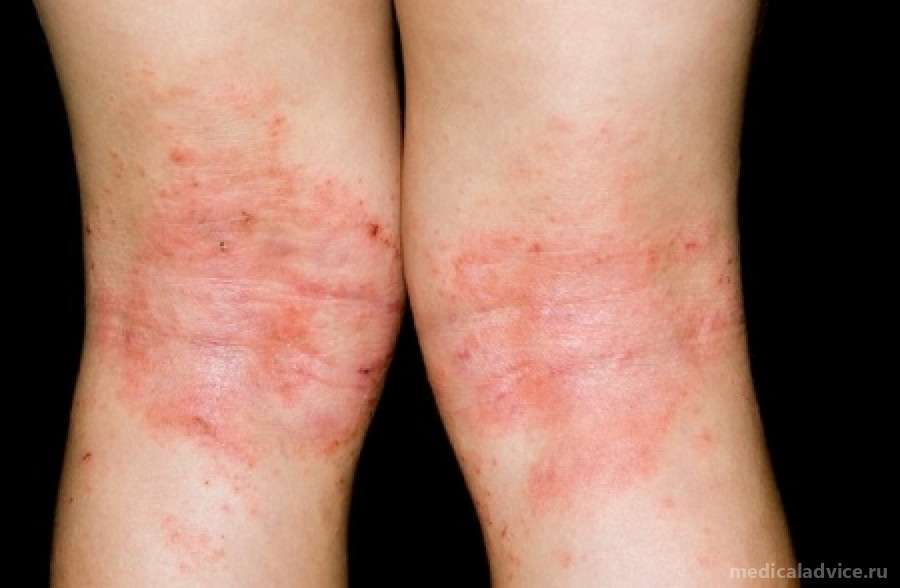
Здоровая кожа выполняет множество защитных функций, она не позволяет попасть в организм аллергенам, инфекциям, сохраняет влагу. У деток с данной патологией такой естественный барьер нарушен, поэтому кожа не достаточно хорошо выполняет свои функции.
Диагностика осуществляется в основном на клинических данных, обследование включает тщательный сбор анамнеза, поскольку объективных тестов именно на атопический дерматит нет. Поэтому есть диагностические критерии, согласно которым у пациента должно быть не менее трех основных симптомов и некоторые второстепенные и дополнительные.
Итак, среди признаков:
Экзема с типичной локализацией:
Младенцы – с 2-3 месяцев до 2 лет: волосистая часть головы, сгибательные поверхности, лицо. В этот период видны пузырьки, покраснения.
Дети от 2х лет до половой зрелости: локализация также в области сгибателей: колени, запястья, локти, складка между ягодицами, лодыжки. Кром этого сыпь и пузырьки появляются на шее, коже вокруг губ и глаз. Возможны сильные расчесы и трещины кожи.
Когда кожный барьер нарушен, то аллергены и другие раздражители легче проникают в кожу, еще больше провоцируя воспаление и сенсибилизацию (аллергизацию). Это вызывает замкнутый круг, ведь появляется еще более сильный зуд, ребенок расчесывает кожу, а это еще больше усиливает воспаление и повреждение кожи.
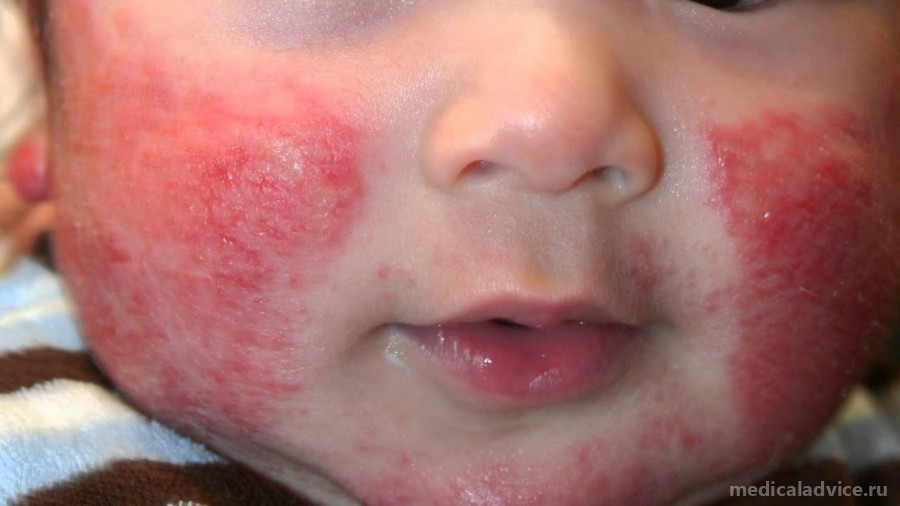
Конечно, родителей в первую очередь волнует вопрос о том, как избавиться от заболевания. Клинические рекомендации для облегчения симптомов довольно обширны и зависят от тяжести процесса. Стадия заболевания определяется на основе определенных симптомов и общего состояния больного.
Врачи выясняют есть ли у ребенка пищевая или другая аллергия, кроме этого возможно родителям предложат сдать тест на концентрации общего IgEв сыворотке крови (это не диагностика дерматита), а также кожные тесты с аллергенами и определение аллергенспецифических IgE-ATв сыворотке крови.
Основа лечения — исключение триггеров, т.е. факторов которые вызывают еще большее усиление аллергических реакций. Они могут быть неаллергенные и аллергенные (для чего как раз и сдают вышеуказанные анализы).
Когда в ходе обследования доказана связь с аллергеном, то необходимо полностью исключить его. Чаще всего пищевые триггеры: коровье молоко, яйца, пшеница, соя, морепродукты, орехи рыба. Также есть и аэроаллергены: клещи домашней пыли, пыльца, животные, споры грибов и т.д.
Для временного облегчения состояния возможна диета, но современные специалисты не советуют строгие ограничения, если нет достоверных доказательств пищевой аллергии. Возможно, стоит исключить популярные аллергены на время, а уже затем ввести их постепенно в рацион.
Следует учитывать и перекрестную аллергию, похожие белки с аллергеном могут быть распознаны иммунной системой как аллерген. Поэтому при выявленном триггере стоит не допускать его даже малых доз.
К неаллергенным провоцирующим факторам, которые необходимо исключить, относят:
Для терапии применяются это местные глюкокортикостероиды и глюкортикоиды (Адвантан, Локоид, Элоком). Не рекомендуется применять стероиды при инфекционных поражениях кожи. Когда воспаление и зуд уменьшатся, происходит переход на более слабые стероиды.
Непрерывный курс гормональной терапии не должен превышать у детей более двух недель. При осложнении дерматита бактериальной или грибковой инфекцией используются комбинированные препараты.
При выраженном зуде и нарушении сна можно применять антигистаминные средства первого поколения, более современные препараты не оказывают лечебного эффекта при атоптическом дерматите.
Помимо этого важен ежедневный правильный уход за кожей, о котором вам должен подробно рассказать врач. Стоит увлажнять кожу даже в период ремиссии.
Помните, что нельзя резко бросать гормональные средства, важно постепенное завершение терапии.
Отечественные врачи поддерживают практику введения сорбентов и пробиотиков (Лактофильтрум, Нормофлорины).
В некоторых случаях врачи уделяют внимание дефициту витаминов и минералов, для чего просят родители сдать анализы. К примеру, выявлено, что у детей с дефицитом цинка существенно чаще отмечается сухость кожных покровов, поэтому таким пациентам дополнительно назначается цинк в легкоусвояемой форме.
Желательно вывозить такого пациента к морю или в экологически чистую местность из города.
Атопический дерматит оказывает существенное влияния на качество жизни, поэтому так важно соблюдать правила лечения и профилактики.
 MedicalAdvice.ru
MedicalAdvice.ru